Phẫu thuật cắt đại tràng phải nội soi
ĐẶT VẤN ĐỀ
Phẫu thuật nội soi (PTNS) phát triển nhanh, mạnh mẽ do mang lại nhiều lợi ích cho bệnh nhân (BN): ít đau, nhanh hồi phục, nhanh ra viện, sẹo mổ nhỏ... Với sự tiến bộ của khoa học kỹ thuật, hàng loạt các phương tiện hỗ trợ ra đời: dao cắt siêu âm, dao hàn mạch, máy cắt, máy nối nội soi.... càng giúp PTNS phát triển hơn. Ngày nay PTNS có thể can thiệp ở nhiều lĩnh vực chuyên ngành: tiêu hóa, tiết niệu, lồng ngực, sọ não, khớp... Trong ổ bụng, PTNS cũng đã có thể can thiệp tới hầu hết các cơ quan từ đơn giản như ruột thừa, túi mật đến phức tạp như đại tràng, dạ dày, tụy... Cắt đại tràng (ĐT) phải nội soi đã được thực hiện nhiều, được thừa nhận sự ưu việt của nó tuy nhiên đây cũng là phẫu thuật đòi hỏi phẫu thuật viên (PTV) có kỹ năng mổ nội soi thành thục và trang thiết bị hiện đại, đồng bộ.
Trên phương diện kỹ thuật chúng tôi xin trình bày tóm tắt các bước chính của phẫu thuật cắt ĐT phải nội soi.
CHỈ ĐỊNH, CHUẨN BỊ BỆNH NHÂN
Cắt ĐT phải có thể do nguyên nhân lành tính (viêm, túi thừa..) hoặc ác tính, tính chất cuộc mổ có khác nhau nhưng về góc độ kỹ thuật không khác nhau nhiều. Chúng tôi không đề cập nhiều đến vấn đề bệnh lý ở đây.
Chuẩn bị BN: BN được đánh giá đầy đủ về tình trạng chung toàn thân (tim mạch, hô hấp, đái tháo đường, tăng huyết áp...), bệnh lý ĐT có chỉ định cắt bỏ (soi đại tràng, cắt lớp ổ bụng...). Nên chọn những BN chịu được cuộc mổ nội soi, ổ bụng ít dính, tổn thương của ĐT không lan tỏa, xâm lấn nhiều các tạng lân cận. Loại trừ những BN quá yếu, nhiều bệnh phối hợp, ổ bụng dính nhiều, bẩn, u to, xâm lấn rộng...
Đại tràng được chuẩn bị sạch bằng thụt rửa hoặc thuốc tẩy.
CHUẨN BỊ TẠI PHÒNG MỔ
- BN được gây mê nội khí quản, có máy gây mê, monitoring theo dõi các thông số đặc biệt là nồng độ CO2 máu. Đặt ven ở tay trái BN
- Đặt thông đái
- Bàn mổ có thể quay, chuyển các tư thế
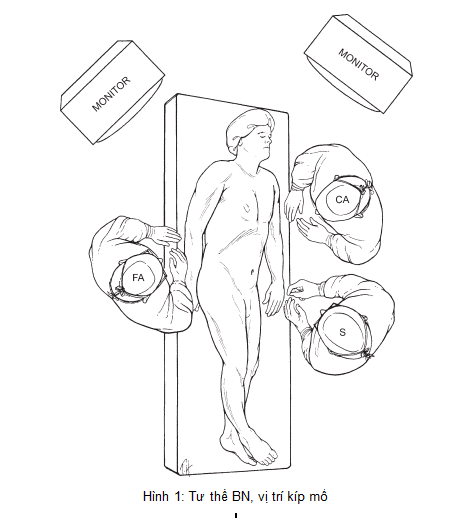
- Tư thế nằm ngửa 2 chân khép, nếu PTV quen đứng giữa 2 chân BN thì để 2 chân dạng. Nên khép tay trái của BN sát thân giúp người phụ cầm camera thoải mái.
- Người mổ đứng ngang hông trái BN hoặc giữa 2 chân BN, người cầm camera đứng ngang vai BN, người phụ 1 đứng bên phải BN.
- Dụng cụ: Dàn máy mổ nội soi đồng bộ (2 màn hình là tốt nhất), 5 trocart (1 trocart 12, 1 trocart 10, 3 trocart 5), 2 pince kẹp ruột không sang chấn, pince phẫu tích, móc dao điện, kéo, kìm kẹp kim, kìm kẹp clip, cần nâng, cần hút rửa. Dao cắt, hàn mạch (siêu âm, ligasure, enseal...). Dao ghim cắt nội soi (Endo GIA). Luôn có bộ mổ mở bên cạnh.
VỊ TRÍ TROCART
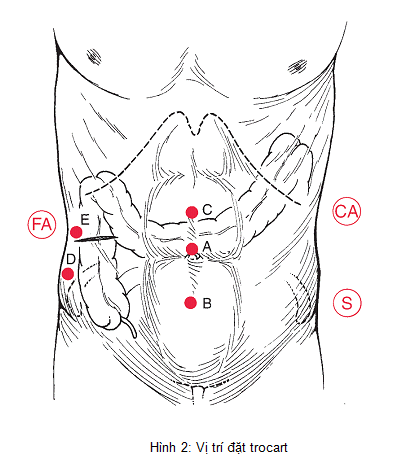
- Trocart 10 đặt ở trên rốn theo phương pháp mở, bơm CO2 ban đầu qua đây, vị trí này dành cho camera khi thăm dò ổ bụng và phẫu tích vùng góc gan.
- Trocart 10 đặt ở trên xương mu, lúc đầu đặt camera khi phẫu tích mạch máu góc hồi manh tràng sau đó dùng để phẫu tích .
- Trocart 5 trên rốn, có thể ở đường trắng giữa khoảng giữa mũi ức và rốn hoặc lệch sang trái dành cho tay phải PTV hoặc người phụ.
- Trocart 5 vùng hố chậu phải dành cho tay trái PTV, sử dụng pince kẹp ruột để giữ, kéo ĐT
- Trocart thứ 5 rất thay đổi tùy vào từng PTV và trường hợp cụ thể. Thông thường có thể đặt ở dưới sườn phải vào chỗ sẽ mở rộng để lấy bệnh phẩm và làm miệng nối sử dụng cho người phụ nâng ĐT góc gan, giải phóng ĐT goc gan. PTV quen đứng giữa 2 chân BN có thể đặt ngang rốn bên trái
Chú ý: vị trí đặt trocart tùy thuộc vào hình thể từng BN, vị trí u, thói quen của PTV... làm sao đảm bảo việc thao tác thuận lợi, không bắt buộc.
QUY TRÌNH KỸ THUẬT
1. Bơm hơi, thăm dò ổ bụng: khuyến cáo bơm hơi mở theo phương pháp Hasson. Kiểm tra ổ bụng có dịch không, có di căn phúc mạc không. Xác định sơ bộ vị trí, kích thước, xâm lấn của u. Quan sát bề mặt gan.
2. Thắt cuống mạch ĐT phải dưới: Để BN đầu thấp, nghiêng trái, dùng pince đẩy ruột non, mạc nối lên cao, sang trái. Người phụ nâng ĐT lên. Tay trái PTV nâng góc hồi manh tràng tạo nếp phúc mạc, mở phúc mạc, phẫu tích kẹp cắt bó mạch ĐT phải dưới (bằng clip thường, clip mạch máu hoặc thắt chỉ).
3. Thắt cuống mạch ĐT phải trên: Mở phúc mạc lên trên chú ý phía sau là niệu quản trái và tá tràng. Sau khi gạt được tá tràng, đầu tụy ra sau bộc lộ các nhánh mạch (ĐM, TM) ĐT phải trên liên quan với các nhánh mạch ĐT giữa, mạch vị mạc nối phải. Thắt cắt cuống mạch ĐT phải trên.
4. Giải phóng ĐT ngang góc gan: Người phụ nâng đại tràng ngang góc gan. PTV mở thủng lá sau mạc treo ĐT góc gan. Giải phóng mạc nối chỗ bám với dạ dày đoạn hang vị, hành tá tràng bằng dao cắt, hàn mạch. BN lúc này nên để đầu cao, camera chuyển lên lỗ trocart ở rốn.
5. Giải phóng mạc Told phải và ĐT phải: Bắt đầu giải phóng từ manh tràng dọc mạc Told phải vòng sang góc gan. Nên dùng dao cắt hàn mạch cho thuận tiện. Tư thế BN thay đổi giúp cho phẫu trường rõ ràng.
Chú ý khi phẫu tích cần đi đúng lớp bóc tách, giảm thiểu chảy máu, tránh phạm vào niệu quản trái và tá tràng.
Sau khi giải phóng mạch và ĐT phải tùy theo PTV quyết định làm miệng nối ở trong hay ngoài cơ thể mà có cách giải quyết khác nhau.
6. Làm miệng nối
Làm miệng nối ngoài cơ thể : Mở nhỏ ở dưới sườn phải đủ đưa bệnh phẩm ra ngoài (5-6cm). Bọc bảo vệ thành bụng tránh nhiễm trùng, tránh ung thư dính vào thành bụng. Đưa toàn bộ ĐT phải và đoạn cuối hồi tràng ra ngoài, cắt và nối ngoài ổ bụng như mổ mở.
Có thể giảm chiều dài rạch vết mổ bằng cắt trước trong ổ bụng. Dùng máy cắt ghim nội soi cắt ĐT và hồi tràng. Phần cắt mạc treo, mạc nối dùng dao cắt hàn mạch hoặc dùng máy cắt ghim nội soi. Lấy bệnh phẩm rồi đưa 2 đầu ruột qua chỗ mở khâu nối ngoài cơ thể.
Làm miệng nối trong cơ thể : Cũng dùng máy cắt ghim nội soi cắt ĐT, hồi tràng trong cơ thể, lấy bệnh phẩm ra ngoài nhưng không đưa 2 đầu ruột ra ngoài. Để hồi tràng và ĐT song song với nhau như nòng súng, khâu làm mốc 2 ruột với nhau rồi nâng lên (cách đầu cắt 6-7cm, khâu vào bờ tự do). Mở 2 lỗ sát đầu cắt 2 ruột, mỗi lỗ ở một bên ruột đủ để đưa hàm máy ghim cắt vào. Đưa mỗi hàm máy ghim cắt (nên dùng lưỡi 60 để miệng nối rộng rãi) vào một bên ruột, chỉnh cho cân đối, tránh cắt vào mạc treo, bấm máy, tháo máy. Nâng 2 đầu ruột có 2 lỗ thủng lên, dùng máy ghim cắt cắt ngang dưới lỗ thủng, miệng nối đã hoàn thành.
7. Khâu che phủ lại phúc mạc những chỗ hở tránh dính ruột, thoát vị nội. Chỉ nên khâu phúc mạc tránh khâu sâu có thể khâu vào mạch máu.
8. Rửa vùng mổ, đặt dẫn lưu vùng mổ (đặt dẫn lưu dưới gan qua lỗ trocart dưới sườn phải), đóng lỗ trocart.
BIẾN CHỨNG
1. Chảy máu: theo dõi mạch, huyết áp, dịch dẫn lưu. Biến chứng này ít xảy ra vì kiểm soát trong mổ thường rõ ràng. Nếu có dấu hiệu chảy máu nhiều cần mổ lại cầm máu.
2. Bục, xì miệng nối: biến chứng này thường xảy ra muộn, ở những ngày thứ 4, thứ 5. Biến chứng gây viêm phúc mạc cần mổ lại lau rửa bụng, đưa 2 đầu ruột ra ngoài. Biến chứng chỉ làm rò phân (qua dẫn lưu, vết mổ) có thể điều trị bảo tồn.
3. Cắt vào tạng lân cận: hay gặp tổn thương niệu quản, tá tràng. Tùy theo tổn thương để sửa chữa.